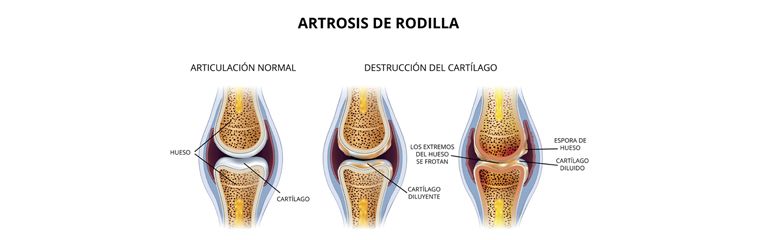
La artrosis es la más común de las enfermedades articulares y constituye una de las principales causas de consulta para el médico de atención primaria. Es una enfermedad degenerativa que se produce al alterarse las propiedades mecánicas del cartílago y que se acompaña de afectación de otras estructuras de la articulación como son el hueso subcondral, la cápsula articular y la membrana sinovial, entre otras.
Se produce la degeneración del cartílago articular, motivado por la sobrecarga, que se va progresivamente erosionando, se fisura, adelgaza e incluso llega a desaparecer.
La pérdida del cartílago origina cambios en el hueso adyacente cuya respuesta produce deformaciones e intentos de regeneración. Se desencadenan fenómenos inflamatorios secundarios, que son muchas veces la causa de que la artrosis produzca síntomas como el dolor, alteraciones de la movilidad y del funcionamiento normal de la articulación, conduciendo al enfermo a una progresiva discapacidad para las actividades cotidianas.
Prevalencia
Su prevalencia aumenta con la edad. Constituye la causa más importante de discapacidad entre los ancianos en nuestro país y en otros del mundo occidental. Su prevalencia en España en los mayores de 20 años es de un 10,2% en la rodilla, alcanzando hasta 30% en mayores de 60 años.
Factores de riesgo
Dentro de los factores de riesgo reconocidos se encuentran la edad y el sexo femenino, mientras que el componente genético tiene una baja asociación con la artrosis de rodilla, a diferencia de lo que ocurre en otras articulaciones, como la cadera o las manos. Presentan un mayor riesgo de presentar artrosis de rodilla aquellas personas con sobrepeso y obesidad.
Mientras que la actividad física no ha logrado ser identificada como un factor de riesgo para el inicio o la progresión de la artrosis de rodilla, las lesiones articulares previas sí que se reconocen como capaces de condicionar el desarrollo del fenómeno degenerativo articular típico de la artrosis. Las dos lesiones que tienen mayor relación con el desarrollo de la artrosis de rodilla son la menisectomía mayor y la rotura del ligamento cruzado anterior. En el caso del ligamento cruzado anterior, la reconstrucción quirúrgica de éste no reduce el riesgo de artrosis de rodilla. En los últimos años se ha identificado como un nuevo factor de riesgo el síndrome metabólico.
Clínica
Los síntomas característicos de la artrosis de rodilla son el dolor, la rigidez articular y la incapacidad funcional, generalmente en ausencia de fiebre, inflamación articular y manifestaciones extraarticulares (cutáneas, vasculares, pulmonares y otras).
El dolor es crónico y de tipo mecánico y se caracteriza por tener un comienzo insidioso, curso lento e intensidad leve o moderada. Además, es un dolor que aparece al iniciar los movimientos (marcha); después mejora y reaparece con el ejercicio intenso o prolongado. A medida que la enfermedad avanza, el dolor aparece cada vez más precozmente y con ejercicios más livianos, para acabar en un estadio en que cualquier movimiento, por pequeño que sea, lo desencadena. Este dolor de la artrosis de rodilla cede o mejora con el reposo.
La rigidez articular suele aparecer tras un periodo de inmovilidad prolongado, pero mejora rápidamente con el movimiento y normalmente presenta una duración menor de 15 minutos. Limitación funcional para realizar tareas de la vida diaria.
Diagnóstico
La osteoartrosis de rodilla es una condición cuyo diagnóstico es eminentemente clínico en función de los signos y síntomas del paciente, los factores de riesgo y las alteraciones presentes en el examen físico. La presentación más común es en pacientes sobre los 50 años de edad con dolor crónico de características mecánicas, que es mayor al iniciar los movimientos, pudiendo disminuir posteriormente, asociado a rigidez articular y a deformidad articular con pérdida de movilidad articular, crepitación y derrame.
Es importante recordar que no existe una correlación directa entre el grado de deterioro articular radiológico y la presentación clínica de los pacientes, pese a lo cual es recomendable tener un estudio básico de rayos en todos los pacientes, aconsejándose la radiografía anteroposterior y lateral de ambas rodillas en bipedestación y la axial de rótula a 30º. En cuanto a los estudios analíticos no existen pruebas de laboratorio específicas para la artrosis.
Tratamiento
No existe un tratamiento conservador de la artrosis de rodilla demostrado como capaz de detener o disminuir el avance de su progresión. Existen una serie de intervenciones que se han postulado como efectivas para la disminución de la sintomatología y la mejora funcional, presentando evidencia sólida de su utilidad la disminución de peso y el ejercicio físico aeróbico asociado a fisioterapia articular.
El ejercicio disminuye el dolor, mejora la movilidad articular y la limitación funcional. No existe suficiente evidencia para recomendar un determinado tipo de ejercicios por lo que deben prescribirse aquellos adaptados a las posibilidades y características de cada paciente. Se recomienda ejercicio moderado y realizado de manera regular, siendo especialmente beneficiosos los ejercicios aeróbicos (como caminar o hacer bicicleta). Se aconseja que sean realizados según la tolerancia del paciente de forma progresiva y gradual, con una frecuencia de 3 o más veces por semana, y una duración de no menos de 20 a 30 minutos.
En relación con los tratamientos farmacológicos disponibles es fundamental diferenciar entre dos grupos: los que poseen un fin netamente analgésico y los que se proponen como condroprotectores o moduladores de la enfermedad.
Dentro de los medicamentos analgésicos encontramos:
• Paracetamol: analgésico con escaso efecto antiinflamatorio. Es considerado como el fármaco de primera línea en el tratamiento de la osteoartrosis de rodilla por su seguridad, aunque su prescripción debe hacerse de forma individualizada. Es seguro a largo plazo por lo que se recomienda su uso para el control del dolor en tratamientos prolongados
• Antiinflamatorios no esteroideos (AINE): fármacos que mediante la inhibición de enzimas COX controlan el proceso inflamatorio y la cascada del dolor. Son más efectivos que el paracetamol en la reducción del dolor y en la mejora del estado general y funcional, sobre todo en pacientes con dolor moderado a grave. Se recomiendan para aquellos pacientes cuyos síntomas no se controlan adecuadamente con paracetamol o presentan afectación inflamatoria articular.
Presentan potenciales efectos deletéreos en su uso a largo plazo. Si hay factores de riesgo gastrointestinal se añadirá un protector gástrico, siendo los efectos secundarios gastrointestinales más frecuentes las diarreas, nauseas, pirosis o dolor abdominal.
Los antiinflamatorios del grupo COXIB son más eficaces que el paracetamol en la reducción del dolor y la inflamación, tienen eficacia similar a los AINE no selectivos y presentan menor tasa de efectos gastrointestinales que estos últimos. Se recomiendan como 2ª línea de tratamiento en pacientes con factores de riesgo gastrointestinal y sin trastornos cardiovasculares conocidos.
• Corticoides intraarticulares: agentes antiinflamatorios utilizados históricamente para el tratamiento de la artrosis de rodilla por su capacidad de disminuir el fenómeno inflamatorio, y a través de esto disminuir la sintomatología. Según los estudios que evaluan el uso clínico de los corticoides intraarticulares, éstos sólo han demostrado un efecto beneficioso a muy corto plazo para el alivio del dolor (una semana postratamiento), y a largo plazo no demuestran efectos beneficiosos y pudieran incluso inducir un aumento del daño del cartílago e incrementar el riesgo de infección articular. Actualmente no se recomienda la utilización de estos compuestos en la práctica clínica.
Dentro del segundo grupo de medicamentos, postulados como condroprotectores o modificadores de enfermedad, destacan:
• Sulfato de glucosamina y condroitín sulfato: son fármacos eficaces y seguros para el control del dolor y la mejoría funcional de los pacientes con artrosis de rodilla leve a moderada, tomados durante seis semanas. No hay evidencia en cuanto a sus propiedades para regenerar el cartílago dañado. El dolor no mejora tanto cuando se toma durante un período de dos a tres meses, y la mejoría funcional depende de la escala con que se mida dicha función. Ambos medicamentos son administrados por vía oral.
• Ácido hialurónico: es un material que se encuentra en grandes cantidades en el líquido articular. Su función es captar moléculas de agua, otorgándole elasticidad y contribuyendo así a la función de distribución de la carga propia de las articulaciones. Posee efectos lubricantes, de barrera mecánica, antiinflamatorio, analgésico y favorece la proliferación del cartílago articular. La evidencia disponible señala que el ácido hialurónico administrado en inyección intraarticular es efectivo en aproximadamente el 60% de los pacientes con osteoartrosis de rodilla produciendo una mejoría sintomática. Es una buena alternativa terapéutica, siendo su alto coste un factor limitante para su uso masivo.
• Plasma rico en plaquetas: existe evidencia de mejoría sintomática en los pacientes con artrosis de rodilla, sin embargo su alto coste hace compleja su utilización en la práctica clínica actual.
El tratamiento quirúrgico de la artrosis de rodilla se recomienda en aquellos pacientes en los que ha fracasado el tratamiento analgésico conservador, ya sea por progresión del dolor o la disminución de la funcionalidad articular.