El Ligamento Cruzado Anterior de la rodilla, (LCA): ¿Qué es?, ¿Por qué es fundamental para la estabilidad?
La rodilla tiene cuatro ligamentos fundamentales que son:
• Ligamento Cruzado Anterior (LCA)
• Ligamento Cruzado Posterior (LCP)
• Ligamento Lateral interno (LLI)
• Ligamento Lateral Externo (LLE)
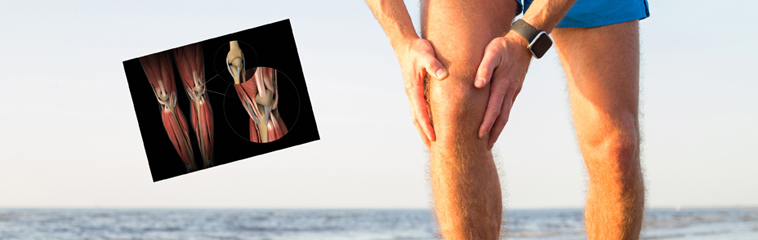
La articulación de la rodilla la forman, en su parte superior el fémur y en la inferior la tibia. De no ser por los ligamentos, el fémur y la tibia se desplazarían el uno respecto al otro y la estabilidad de la rodilla no se mantendría.
Como su nombre indica, los ligamentos laterales se encuentran a los lados de la rodilla y van desde el fémur a la tibia, cada uno en su correspondiente lado.
Los ligamentos cruzados se cruzan el uno con el otro formando una especie de X dentro de la rodilla: uno de ellos se sobrepone por delante (ligamento cruzado anterior) y el otro se cruza por detrás (ligamento cruzado posterior). A modo de ejemplo, el LCA es una “cuerda” que evita que la tibia se desplace hacia delante; mientras que, el LCP se cruza por detrás y previene que la tibia se mueva hacia atrás.
Solo el LCA y el LCP están dentro de la articulación y, por ello, solo estos pueden ser operados mediante artroscopia. En cambio, las lesiones de los LLI y LLE solamente se pueden operar de forma tradicional, con cirugía abierta.
Las lesiones más frecuentes son las del LLI debido a que es más probable una lesión en valgo, de rodilla hacia dentro y de pie hacia fuera, con elongación o rotura de este ligamento.
Cuando se produce una rotura de alguna de estas estructuras en un deportista, al tratarse de un paciente joven con unos requerimientos biomecánicos y de estabilidad del 100% para su actividad deportiva, la indicación quirúrgica es prácticamente inevitable. Cuando se trata de un lesionado que no es deportista, ni joven, se plantea una duda razonable:
¿Me debo operar?
La clínica es la que “manda”. Es decir, si tu rodilla es inestable es conveniente operar. En mayores de 45 años ha de matizarse la indicación en función del grado de actividad física o de la profesión. Los que no se operen deben saber que el LCA no se “autorrepara”, que deben disminuir su actividad física (evitar deportes de contacto, con cambios de dirección y de giro en su rodilla) y, ante cualquier manifestación clínica de inestabilidad, deberían operarse. Además hay que saber que en el 80% de los pacientes con un ligamento cruzado roto y no operado, se presentan signos degenerativos importantes con lesiones meniscales y cartilaginosas.
Una vez decidida la cirugía de recambio, se plantean otras cuestiones:
¿Cuándo me opero?
No hay un consenso, pero todos los estudios científicos indican que es conveniente realizar la intervención quirúrgica cuando haya desaparecido la inflamación y el arco de movilidad de la rodilla sea completo, situación que suele ocurrir a partir de la tercera semana del accidente.
¿En qué consiste la operación?
Toda la intervención se realiza por artroscopia, con el lesionado consciente, anestesiada la pierna, e incluso pudiendo ver la intervención quirúrgica en un monitor. El paciente abandonará el hospital por su propio pie, andando.
Cuando se rompe el ligamento cruzado no se puede suturar, no se puede coser y por lo tanto en la cirugía se sustituye el LCA roto por uno nuevo, que se “prepara” con tendones que pueden ser:
• Autólogos: son del propio paciente.
• Aloinjerto: provienen de otra persona, habitualmente de un cadáver.
• Los injertos sintéticos o de animales se usaban, pero están en desuso.
Factores que influyen en el éxito o no de la operación de LCA
Cualquiera de las dos opciones previamente descritas tiene ventajas e inconvenientes. La utilización de uno u otro dependerá de las características individuales del lesionado, de la experiencia del cirujano y la disponibilidad de injertos en los bancos de tejidos. Esto es debido a que, según elijamos un injerto u otro, existirá mayor o menor riesgo de sufrir un mal resultado, molestias postquirúrgicas de la zona donante, infección, biocompatibilidad, será más o menos caro el proceso y más o menos duradero. La cirugía puede ser por túneles anatómicos, transtibiales, ciegos o abiertos, con distintos sitemas de fijación y con injertos obtenidos de distintas zonas del cuerpo. Las variables son muy diversas. El consejo es que confíe en el criterio de su traumatólogo especialista en rodilla, ya que ofrecerá la mejor opción, así como si está indicado o no operarse, como la técnica a realizar y el injerto a poner.
Recuperación de la cirugía de ligamento cruzado anterior
Aunque en la actualidad esta intervención quirúrgica se realiza por artroscopia, hay que tener en cuenta que el cirujano trabaja dentro de una articulación sin poder evitar manipular sus componentes (hueso, cartílago, etc.). Por este motivo, se necesita tiempo para que la rodilla se readapte y se integre la plastia de sustitución. De este modo, a los tres meses se forman terminaciones nerviosas y a los seis meses se consiguen niveles funcionales similares a los previos a la rotura del LCA. Aun así, cabe destacar que hasta que no se cumple el año, la plastia no se comporta como el “ideal” LCA. Conocer esto nos permite programar la terapia de rehabilitación.
El paciente tiene que asumir que la incorporación a las actividades cotidianas y deportivas es progresiva y lenta. Además, su “papel” durante la rehabilitación es fundamental. Todo su esfuerzo debe focalizarse en alcanzar los siguientes objetivos:
• Recuperar la movilidad completa.
• Conseguir la potencia muscular.
• Ganar la estabilidad de la articulación de la rodilla.
La rehabilitación debería comenzar semanas antes de la operación para que las estructuras músculo-osteotendinosas estén en sus mejores condiciones físicas.
La movilización temprana de la articulación después de la reconstrucción del LCA puede reducir el dolor, disminuir los cambios adversos del cartílago articular, favorecer la nutrición articular, promover la cicatrización y prevenir la contracción de la cápsula articular.
Aquellos pacientes con retraso en los objetivos, que no alcancen la extensión completa y/o flexión a 90º en dos semanas, deben tratarse más agresivamente, es decir, aplicar presión manual o un estiramiento forzado.
Por supuesto la recuperación postoperatoria estará en las manos del rehabilitador y fisioterapeuta especializado en patología de rodilla.