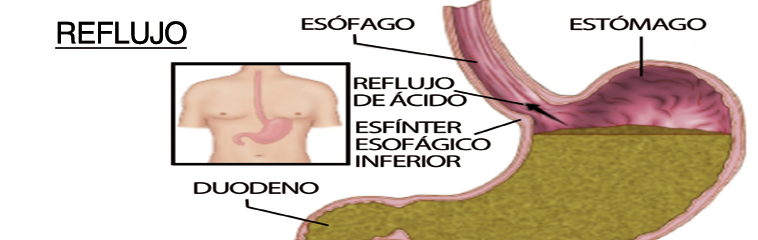
El reflujo gastroesofágico es el paso de contenido del estómago al esófago. El contenido gástrico es ácido, y el ácido es una sustancia irritante. Por tanto, si refluye puede producir lesiones en las paredes del esófago que den síntomas al paciente. Cuando esto se produce, se dice que el paciente tiene enfermedad por reflujo gastroesofágico (ERGE). Esta es una enfermedad de carácter crónico que alterna periodos de síntomas con periodos de remisión (desaparición de los síntomas). En España, se calcula que entre un 10 y un 15 % de la población sufren este problema.
¿Por qué se produce?
Los alimentos pasan de la boca al estómago a través de la faringe y el esófago. En el estómago se mezclan con el jugo gástrico, un líquido ácido necesario para digerir los alimentos. Este ácido no daña el estómago ya que sus paredes están recubiertas por una sustancia que las protege. Sin embargo, el esófago carece de esta protección, ya que en principio, éste no tiene que estar en contacto con el ácido. El problema aparece cuando existe reflujo. Para que este se produzca, deben darse dos condiciones. La primera es que el contenido gástrico esté preparado para refluir. Esto ocurre cuando el estómago está lleno (tras las comidas, si se bloquea la salida del estómago, si el vaciamiento del estómago está enlentecido y si se produce mucho ácido en el estómago), si aumenta la presión dentro del estómago (obesidad, embarazo, ascitis y llevar ropa apretada) y cuando el contenido está en la parte de arriba del estómago (al estar tumbados).
La segunda de las condiciones, es que fallen los mecanismos antirreflujo. El principal es el esfínter esofágico inferior, que es un músculo que controla el paso entre el esófago y el estómago. Éste debe permanecer cerrado hasta el momento de la deglución. Si este músculo falla y se abre cuando no debe, el contenido del estómago refluye.
La mayoría de los pacientes con reflujo, tienen hernia de hiato. Esto significa, que una parte del estómago se desplaza del abdomen (el lugar donde debe estar) al tórax (la cavidad del pecho) a través del hiato diafragmático, que es un agujero en el diafragma (músculo que separa el tórax del abdomen). Con el estómago en esta nueva posición, es más fácil que el contenido gástrico ascienda. Hay que aclarar, que muchos pacientes tienen hernia de hiato y no tienen reflujo.
¿Cómo se nota el reflujo gastroesofágico?
El ácido es una sustancia irritante, y su permanencia continuada en el esófago, provoca lesiones en sus paredes (esofagitis). Estas lesiones son las que producen los síntomas al paciente. El más frecuente es el ardor (pirosis) tras las comidas. Es una sensación de “quemazón” que el paciente siente que asciende por el pecho. Otros síntomas frecuentes son la regurgitación de ácido, dificultad para tragar (disfagia), dolor en el pecho (dolor torácico), tos crónica o falta de aire. El dolor al tragar (odinofagia) es un síntoma raro y puede indicar la existencia de alguna complicación.
También pueden aparecer hemorragias, faringitis, laringitis, o síntomas del sistema respiratorio (crisis de broncoespasmo, neumonías aspirativas, asma…) debidos a aspiraciones del contenido refluido hacia el árbol respiratorio. Los síntomas del reflujo suelen agravarse con algunos alimentos como el alcohol, zumos de frutas, comidas muy especiadas, cebolla, menta, pimiento, café, chocolate, los alimentos grasos; al fumar y con algunos medicamentos.
Complicaciones que pueden aparecer
- Esofagitis (heridas en el esófago): producen dolor al tragar (odinofagia).
- Estenosis esofágica (estrechamiento del esófago): puede provocar dificultad para tragar (disfagia) y puede tener la sensación de que la comida se quede atascada en la garganta. El tratamiento de esta complicación puede requerir dilataciones del esófago con balón.
- Esófago de Barret (el tejido del esófago es reemplazado por tejido del estómago): se diagnostica mediante gastroscopia con toma de biopsias y requiere seguimiento médico porque hay riesgo de malignización.
¿Cómo se diagnostica el reflujo gastroesofágico?
El diagnóstico es clínico, es decir, que lo dan los síntomas que cuenta el paciente. Existen pruebas que pueden demostrar objetivamente la presencia de reflujo, pero no son necesarias siempre, y se reservan para pacientes que no responden al tratamiento o aquellos en los que se sospecha una complicación.
La gastroscopia es el examen más utilizado, aunque puede ser normal en muchos pacientes con reflujo. Permite observar si hay inflamación o ulceración en la pared del esófago. También se puede tomar una pequeña muestra (biopsia) de la pared esofágica para comprobar si hay anomalías. Esta prueba también permite diagnosticar la hernia de hiato.
La pHmetría es la medición del pH del esófago. El pH es una escala que permite medir lo ácido o base (lo contrario de ácido) que es una sustancia. Se mide en una escala que va de 0 a 14. El pH del jugo gástrico es en torno a 1 ó 2. Se monitoriza por medio de una sonda que se introduce en el esófago y que va midiendo el pH durante 24 horas. El paciente anota cuando tiene síntomas y luego se ve si se relaciona con la presencia de ácido (pH bajo).
¿Cuál es el tratamiento?
Ante un paciente con síntomas de reflujo no complicado, se suele iniciar tratamiento directamente sin hacer pruebas previas. El tratamiento tiene dos partes. Por un lado se deben seguir las siguientes recomendaciones:
- Levantar la cabecera de la cama unos 12 cm.
- No acostarse hasta tres o cuatro horas tras las comidas.
- Comer porciones más pequeñas.
- Mantener un peso corporal saludable.
- Limitar el consumo de alimentos grasos, chocolate, menta, café, té, bebidas con gas, alcohol, tomate y cítricos.
- No fumar.
- No usar ropa muy apretada.
Por otro lado, se valorará la necesidad de tratamiento farmacológico. Los fármacos más eficaces son los llamados, “inhibidores de la bomba de protones”, los conocidos como protectores gástricos (tipo omeprazol).
Si los síntomas son leves, se puede mejorar únicamente tomando antiácidos y otros fármacos llamados “antagonistas de los receptores H2” (tipo ranitidina).
Tras la desaparición de los síntomas, suele intentarse una retirada progresiva de los fármacos. Si la clínica reaparece se reinicia el tratamiento, que puede mantenerse incluso de forma indefinida.
Si pese al tratamiento no mejoran los síntomas, se debe consultar con el médico para que ajuste el tratamiento y valore la necesidad de realizar alguna prueba.
La cirugía se reserva para los pacientes que no mejoran con tratamiento farmacológico (si tienen recidivas frecuentes o no toleran el tratamiento). Algunos pacientes con hernia de hiato y los pacientes con complicaciones asociadas al reflujo también requieren tratamiento quirúrgico.
La técnica más frecuente es la llamada funduplicatura de Nissen, que consiste en envolver el estómago alrededor del esófago. Esta suele llevarse a cabo por vía laparoscópica, que es menos invasiva, ya que no es necesario abrir el abdomen del paciente y permite una recuperación más rápida.